Última actualización: marzo 2026
Todos los servicios de urología del mundo deberían poder ofrecer la enucleación endoscópica a sus pacientes. Esta es la convicción que ha guiado mi dedicación a la formación durante más de 15 años. La técnica no es fácil, pero es enseñable y reproducible — y los datos lo demuestran.
Si usted es urólogo y quiere incorporar el HoLEP en bloque a su práctica, o si ya enuclea y quiere perfeccionar su técnica, este artículo le explica las opciones de formación que ofrecemos desde ICUA y los datos sobre la curva de aprendizaje que debería conocer antes de empezar.
La curva de aprendizaje del HoLEP: lo que dicen los datos
La curva de aprendizaje del HoLEP ha sido históricamente el argumento principal para no adoptarlo. "Es muy difícil", "necesitas 50 casos para empezar a ser competente", "no tengo suficiente volumen". He escuchado estas objeciones cientos de veces. Veamos qué dicen los datos.
En un estudio comparativo de curvas de aprendizaje, la técnica de enucleación en bloque mostró una curva más corta que la enucleación clásica en tres lóbulos: 14-30 casos frente a 22-40 casos para alcanzar la competencia, y con tiempos operatorios más cortos a pesar de enuclear próstatas algo más grandes (Peyronnet, 2017).
Un estudio independiente de 500 casos consecutivos con la técnica en bloque (Wenk et al., World J Urol 2024) demostró que, con formación estructurada, la curva de aprendizaje es significativamente más corta de lo que se ha atribuido tradicionalmente al HoLEP. Un estudio con principiantes (Li et al., 2023) confirmó que la técnica es factible desde los primeros casos cuando hay tutorización adecuada.
La clave no es el talento individual — es la formación estructurada, los principios anatómicos claros y el volumen de casos suficiente bajo supervisión.
El programa de formación ICUA
Desde 2007, hemos recibido en ICUA a más de 600 urólogos visitantes de más de 60 países. Nuestro programa de formación tiene varios niveles, adaptados a la experiencia y las necesidades de cada cirujano.
Observership en quirófano — Madrid
Es la experiencia fundacional. El urólogo visitante pasa una tarde en nuestro quirófano en Clínica CEMTRO, donde programamos cinco operaciones con casos variados: distintos tamaños prostáticos, pacientes con tratamiento previo, próstatas tras RTU, tras UroLift, etc.
El objetivo no es solo mostrar la técnica — es inspirar. Que el visitante vea a un equipo rodado ejecutando la operación con fluidez, que entienda los principios (liberación apical precoz, preservación de la mucosa esfinteriana, disección sin incisiones) y que se vaya con un objetivo claro para implementar en su propio hospital.
Tradicionalmente, tras la sesión quirúrgica cenamos juntos. Es una oportunidad para charlar, conocernos mejor y comprender las dificultades específicas que cada cirujano enfrenta en la adopción de esta técnica en su entorno.
Observership en quirófano — Hill Clinic, Sofía (Bulgaria)
Mi colaboración con la Hill Clinic de Sofía ha sido una verdadera escuela de aprendizaje y un centro de enseñanza donde se ha iniciado la experiencia en enucleación de muchos urólogos que hoy son figuras internacionales en este campo. Es otra sede donde urólogos visitantes pueden observar la técnica en un entorno de alto volumen.
Proctoring presencial en su hospital
Para cirujanos que ya han realizado el observership y quieren implementar la técnica, ofrecemos proctoring presencial: viajo a su hospital y le acompaño durante sus primeros casos. La presencia de un cirujano experimentado al lado durante los primeros procedimientos acorta drásticamente la curva de aprendizaje y aumenta la seguridad para el paciente.
He realizado proctoring en hospitales de Europa, América Latina, Asia, Oriente Medio y África. Cada hospital es diferente — equipamiento, equipo quirúrgico, tipo de pacientes — y adaptar la formación al entorno concreto es parte esencial del proceso.
Formación en vídeo y consulta a distancia
Para cirujanos que ya están enucleando y tienen dudas sobre casos específicos o quieren mejorar aspectos técnicos concretos, ofrecemos consulta por vídeo. Podemos revisar juntos vídeos quirúrgicos, discutir estrategias para casos complejos y resolver problemas técnicos de forma personalizada.
El manual: un recurso complementario
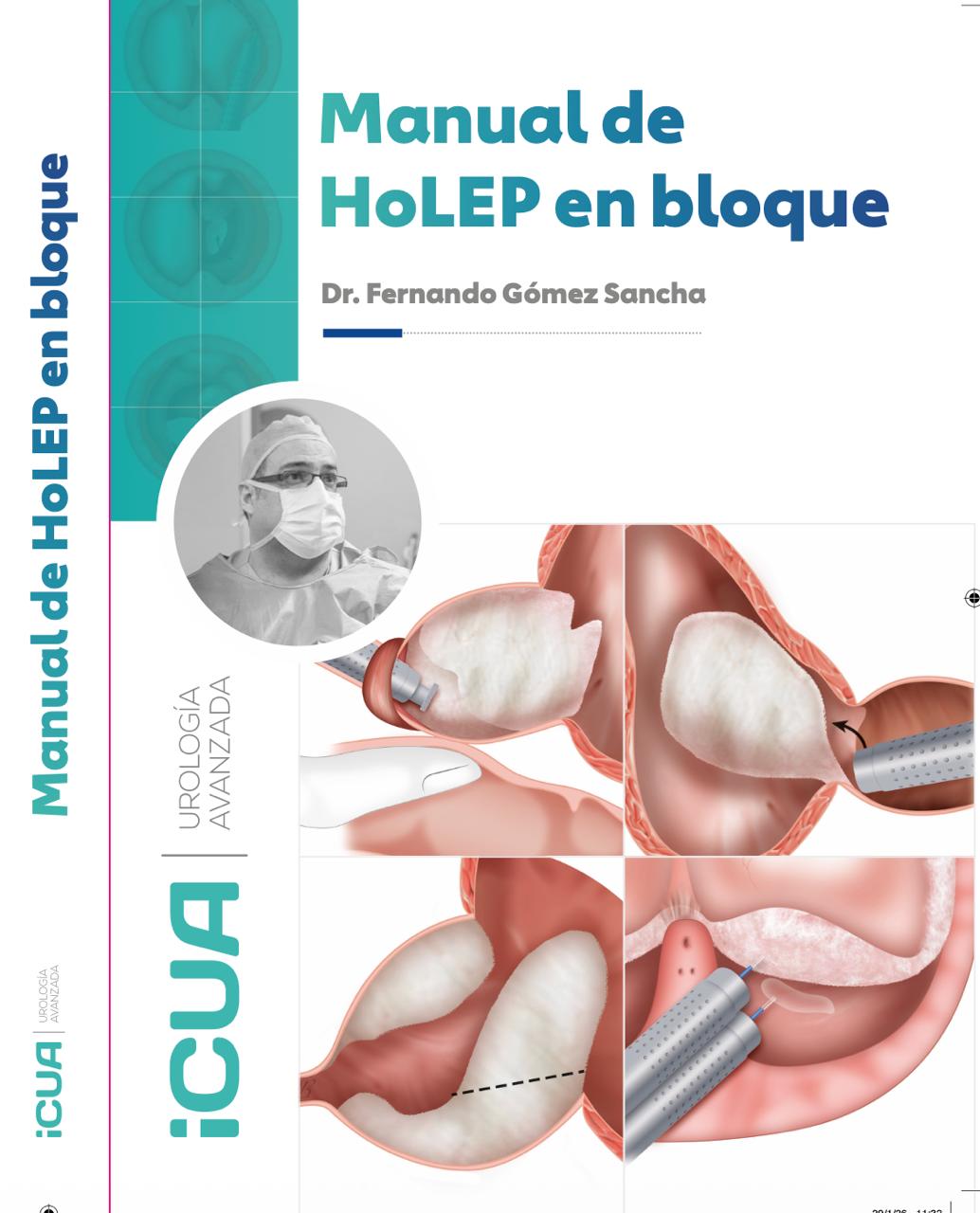
En 2026 publiqué el Manual de HoLEP en Bloque (ISBN 978-84-09-81888-4), un libro de 352 páginas nacido precisamente de las preguntas y dificultades que los visitantes me plantean en el quirófano. No es un manual basado en la evidencia en el sentido clásico — es un manual basado en la experiencia y en el proceso mental de un cirujano obsesionado con simplificar el procedimiento para hacerlo reproducible y enseñable.
El manual cubre desde los fundamentos anatómicos hasta las situaciones complejas (próstatas previamente operadas, pacientes sondados, cáncer incidental, estenosis asociada), con ilustraciones detalladas paso a paso. Si el lector encuentra útil algún detalle o adopta alguna de las ideas que allí se reflejan, habrá merecido la pena.
Más de 600 cirujanos formados en más de 60 países
Nuestra base de datos de visitantes incluye a más de 600 urólogos de más de 60 países que han pasado por nuestro programa de formación desde 2007. Muchos de ellos realizan hoy enucleación de forma rutinaria en sus centros, y varios han publicado sus propios resultados — lo que confirma que la técnica es reproducible en manos de cirujanos adecuadamente formados, con resultados comparables a los nuestros.
Esta red global de cirujanos formados en nuestra técnica también beneficia a los pacientes: cuando un paciente de otro país me contacta, a menudo puedo referirle a un colega formado en su ciudad que realiza la técnica con competencia probada.
Para urólogos que quieren derivar pacientes
Si usted es urólogo y tiene un paciente que necesita enucleación pero no dispone de la técnica o del equipamiento en su centro, puede derivarlo a ICUA. Nos comprometemos a mantenerle informado sobre el proceso y a devolver al paciente a su seguimiento con un informe completo. Trabajamos siempre con espíritu de colaboración, no de competencia.
Contacte con nosotros para organizar su visita o solicitar información sobre proctoring.
📞 +34 91 435 28 44 · ✉ icua@icua.es
Coordinación: Vanesa Cuadros · vcr@icua.es
Referencias científicas
- Saitta G, Becerra JEA, Del Álamo JF, Gómez Sancha F, et al. 'En Bloc' HoLEP with early apical release. World J Urol. 2019;37:2451-2458. PubMed
- Wenk MJ, Hartung FO, Egen L, Netsch C, Kosiba M, Grüne B, Herrmann J. The long-term learning curve of HoLEP in the en-bloc technique: a single surgeon series of 500 consecutive cases. World J Urol. 2024;42:436. PubMed
- Li S, et al. En bloc HoLEP: feasibility for beginners. BMC Urol. 2023;23:56. PMC
- Gauhar V, Gómez Sancha F, Enikeev D, et al. Results from a global multicenter registry of 6193 patients (REAP). World J Urol. 2023;41:3033-3040. PubMed
- Gómez Sancha F, et al. Manual de HoLEP en Bloque. ISBN 978-84-09-81888-4. 2026. 352 páginas.