Última actualización: marzo 2026
Cuando un paciente me pregunta en qué consiste la operación que le propongo, le dibujo una naranja. Los hombres nacemos con la cáscara de la naranja — la cápsula prostática — y poco a poco, a partir de los 30 años, van creciendo los "gajos" en el interior. Como la uretra pasa por el centro, se va obstruyendo. Lo que hacemos en una enucleación es extraer los gajos y dejar la cáscara limpia.
Pero la forma en que se extraen esos gajos importa mucho. No es lo mismo partirlos en trozos que pelarlos de una sola pieza. La enucleación en bloque con liberación apical precoz es la técnica que he desarrollado y perfeccionado a lo largo de dos décadas y más de 10.000 procedimientos. En este artículo explico qué la hace diferente y por qué creo que ofrece mejores resultados.
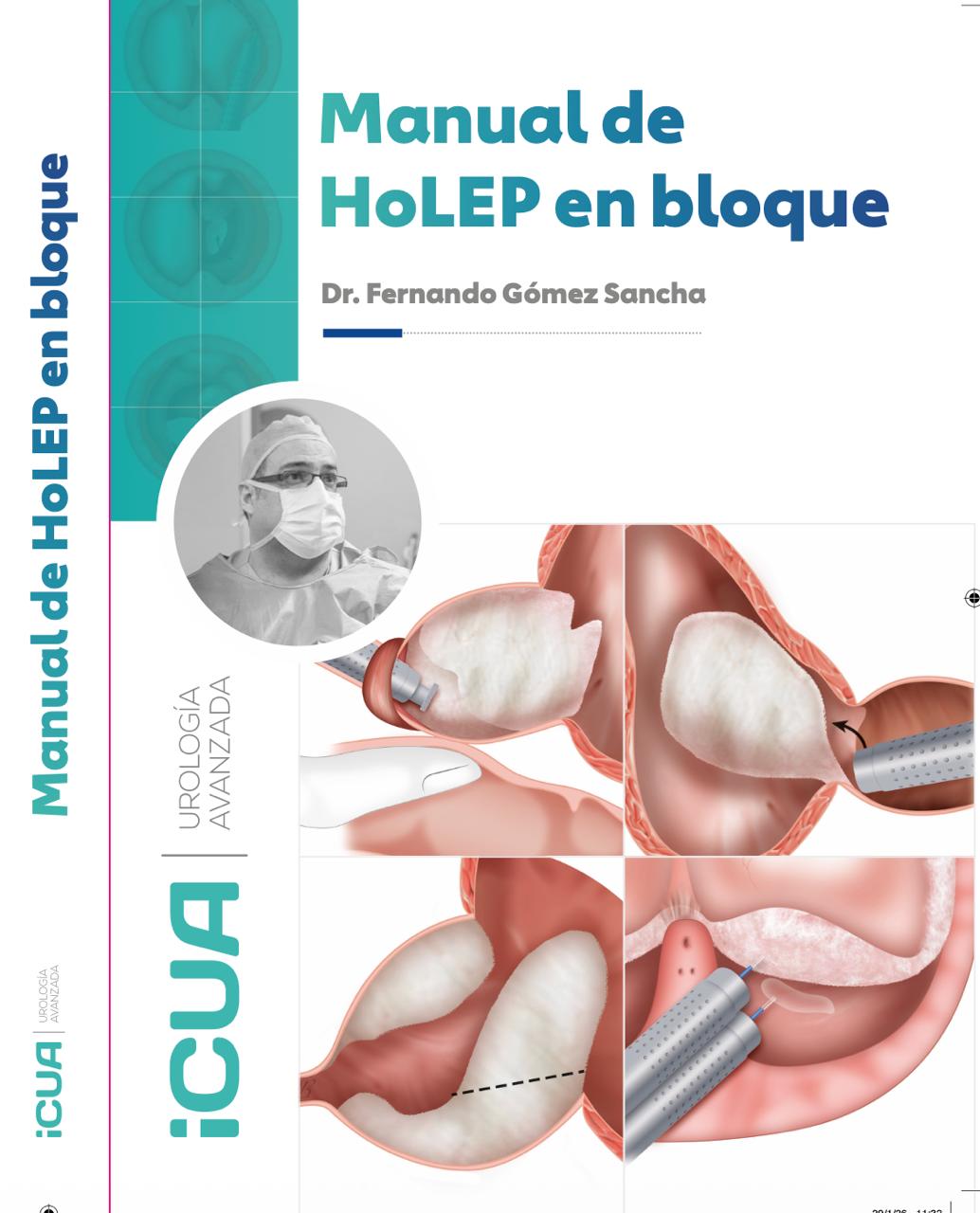
¿Qué significa "en bloque" en cirugía prostática?
En la enucleación clásica con láser de holmio (HoLEP), el adenoma prostático se divide habitualmente en dos o tres lóbulos. Se hacen incisiones profundas que separan los lóbulos y luego se despega cada fragmento de la cápsula por separado. Es una técnica que funciona, pero implica hacer múltiples cortes en el tejido y trabajar con varios fragmentos.
En la enucleación en bloque, el adenoma se extrae en una sola pieza — como pelar una naranja entera, manteniendo todos los gajos unidos. No se hacen incisiones que fragmenten el adenoma. El cirujano despega toda la pieza circunferencialmente de la cápsula hasta liberarla completa a la vejiga, donde se fragmenta con el morcelador para extraerla.
Las ventajas de este abordaje son varias: menos sangrado al no seccionar vasos grandes al dividir los lóbulos, mejor orientación del tejido para el anatomopatólogo (importante si hay un cáncer incidental), y — lo más relevante — un control más preciso del esfínter urinario, que es la estructura responsable de la continencia.
La evolución: de la vaporización al en bloque
Esta técnica no surgió de un día para otro. Fue el resultado de una evolución que comenzó hace más de 20 años.
Mis inicios en la cirugía con láser fueron vaporizando con láser verde en 2003. Pronto comprendimos las ventajas del abordaje endoscópico — mínima invasividad, recuperación rápida, bajo riesgo de complicaciones — pero también conocimos los límites de la vaporización en próstatas de gran tamaño.
La evolución fue gradual: vaporización convencional → vaporización anatómica (localizando la cápsula para llevar la vaporización hasta esa profundidad) → técnica híbrida de vaporización lateral con enucleación del lóbulo medio → cada vez menos vaporización y más enucleación → enucleación en bloque completa con láser verde (GreenLEP). Publicamos esa evolución en 2015 (Gómez Sancha et al., World J Urol).
En 2011 comencé mi andadura con el láser de holmio. Inicialmente aprendí la técnica en tres lóbulos, pero rápidamente intenté reproducir la técnica en bloque que venía realizando ya varios años con el láser verde. Esto dio lugar a la publicación de nuestra técnica en 2019 (Saitta, Gómez Sancha et al., World J Urol): una enucleación en bloque sin incisiones con liberación apical precoz y preservación de la mucosa esfinteriana, en 137 pacientes iniciales.
La liberación apical precoz: por qué marca la diferencia
Aquí está el núcleo de lo que diferencia esta técnica de otras enucleaciones. Para entender por qué es importante, hay que comprender un poco de anatomía.
El esfínter externo y su mucosa
El esfínter urinario externo es el músculo que mantiene la continencia — el que permite al hombre controlar cuándo orina y cuándo no. Este esfínter está recubierto por una mucosa, una capa de tejido que funciona como un sello impermeable. Sin esa mucosa intacta, el esfínter puede ser incontinente durante semanas o meses hasta que la mucosa regenere.
En muchas técnicas de enucleación, la disección del ápex (la parte más baja del adenoma, justo encima del esfínter) se deja para el final. El problema es que, al ir despegando el adenoma desde arriba hacia abajo, se genera tracción sobre el esfínter. Esa tracción arranca la mucosa esfinteriana, creando lo que se conoce como la "cortina mucosa" — una lámina de tejido que cuelga y que indica que la mucosa del esfínter ha sido dañada.
Qué hace diferente la liberación apical precoz
En nuestra técnica, lo primero que hacemos es identificar la "línea blanca" — el límite entre el ápex del adenoma y el esfínter externo. En ese punto, liberamos el adenoma del esfínter al principio del procedimiento, no al final. Al separar precozmente el adenoma del esfínter, conseguimos tres cosas:
- Eliminamos la tracción: al disecar el resto del adenoma circunferencialmente, ya no tiramos del esfínter porque está liberado.
- Preservamos la mucosa esfinteriana: al no traccionar, la mucosa que recubre el esfínter queda intacta, manteniendo su función de sello.
- Mejoramos la visibilidad: al tener el ápex liberado desde el principio, la visión del campo quirúrgico durante el resto del procedimiento es excelente.
Sin incisiones: otro principio clave
Muchas técnicas de enucleación comienzan con incisiones profundas en el adenoma — a las 5 y a las 7 horarias, o a las 12 horarias — para separar los lóbulos. Estas incisiones cortan vasos y generan sangrado, y dividen el adenoma en fragmentos que luego hay que disecar por separado.
En la técnica en bloque, no hay incisiones iniciales. La disección es circunferencial, despegando el adenoma de la cápsula como se pela una fruta. El láser se utiliza para coagular los vasos de aporte (los pedículos) y para cortar tractos fibrosos cuando es necesario, pero la mayor parte de la separación es mecánica, con la punta del endoscopio.
El resultado es un adenoma extraído en una sola pieza, con menos sangrado y — crucialmente — perfectamente orientable para el anatomopatólogo. Si hay un cáncer incidental (lo que ocurre en el 5-8% de los casos), el patólogo puede evaluar los márgenes con la misma precisión que en una pieza quirúrgica convencional.
Los resultados publicados
Nuestra serie más reciente, publicada en World Journal of Urology en 2025, incluye 754 pacientes consecutivos operados por un único cirujano con esta técnica:
Eficiencia: 3,1 g/min en próstatas grandes (≥120 g) · Tiempo operatorio medio 47 min (serie inicial de 137 pts)
Continencia (incontinencia de esfuerzo a los 6 meses): 0,15% en próstatas <120 0="" br="" en="" g="" pr="" statas="">
Resultados funcionales: Qmax 24-28 ml/s postoperatorio · Reducción del PSA del 93-94%
Seguridad: Tasa de transfusión <1 div="" retratamiento="">
Para poner en contexto el dato de continencia: una tasa de incontinencia de esfuerzo del 0,15% a los seis meses significa que, de cada 1.000 pacientes operados con próstatas menores de 120 gramos, solo 1 o 2 necesitarían un protector por incontinencia de esfuerzo a los seis meses de la cirugía.
El registro REAP, un registro multicéntrico global con 6.193 pacientes operados por múltiples cirujanos con técnicas de enucleación con liberación apical precoz, confirmó que el principio de la liberación precoz del ápex se asocia a tasas bajas de incontinencia incluso cuando lo realizan cirujanos diferentes en centros diferentes.
Reproducibilidad: una técnica que se enseña en todo el mundo
Cualquier técnica quirúrgica, por buena que sea, tiene un valor limitado si solo la puede realizar una persona. Por eso la reproducibilidad es un criterio fundamental.
Desde 2007 hemos recibido en ICUA a más de 600 urólogos visitantes de más de 60 países para formarse en esta técnica. El programa de formación incluye observación directa en quirófano, práctica tutorizada y seguimiento posterior. Muchos de estos cirujanos han implementado la técnica en sus centros con resultados publicados.
En una serie de 500 pacientes con análisis de curva de aprendizaje (Wenk et al., 2024), se demostró que la técnica en bloque es reproducible y que, cuando hay formación estructurada, la curva de aprendizaje es más corta de lo que tradicionalmente se ha atribuido al HoLEP.
No es una técnica fácil — requiere entrenamiento específico y un volumen de casos suficiente. Pero sí es enseñable y reproducible, y eso es lo que importa.
Para el paciente: ¿qué significa todo esto para usted?
Si ha llegado hasta aquí, probablemente sea un paciente informado que investiga antes de tomar una decisión, o un urólogo evaluando opciones técnicas. En cualquier caso, lo importante es esto:
No todos los HoLEP son iguales. La técnica quirúrgica, los principios que guían la cirugía y la experiencia del cirujano determinan los resultados en continencia, en complicaciones y en la probabilidad de necesitar una reintervención. La enucleación en bloque con liberación apical precoz y preservación de la mucosa esfinteriana es el resultado de más de 20 años de evolución técnica, más de 10.000 casos y una filosofía clara: extraer todo el adenoma protegiendo al máximo las estructuras de la continencia.
En ICUA realizamos esta cirugía a diario. Solicite una consulta para evaluar su caso.
📞 +34 91 435 28 44 · ✉ icua@icua.es
Referencias científicas
- Saitta G, Becerra JEA, Del Álamo JF, Gómez Sancha F, et al. 'En Bloc' HoLEP with early apical release in benign prostatic hyperplasia. World J Urol. 2019;37:2451-2458. PubMed
- Iscaife A, Rodríguez Socarrás M, Talizin TB, Gómez Sancha F, et al. Contemporary results of En Bloc HoLEP for large prostates — a single surgeon series of 754 patients. World J Urol. 2025;43:401. PubMed
- Gómez Sancha F, Rodríguez Socarrás M, Zorn K, et al. Common trend: move to enucleation — is there a case for GreenLEP? World J Urol. 2015;33:539-547. DOI
- Gauhar V, Gómez Sancha F, Enikeev D, et al. Results from a global multicenter registry of 6193 patients (REAP). World J Urol. 2023;41:3033-3040. PubMed
- Wenk B, et al. En bloc HoLEP learning curve in 500 consecutive patients. World J Urol. 2024. PubMed
- Gauhar V, et al. Early apical release during endoscopic enucleation of the prostate (EAR) — 4392 patients. Urology. 2024. DOI