Última actualización: marzo 2026
El HoLEP es, posiblemente, la técnica quirúrgica más dependiente del cirujano que existe en urología. No basta con disponer de un buen láser — hay que saber utilizarlo. La curva de aprendizaje es real, y la diferencia entre un cirujano experimentado y uno que está empezando puede traducirse en tiempos quirúrgicos más largos, mayores tasas de complicaciones y peores resultados funcionales.
Si está buscando un cirujano para que le opere de la próstata con HoLEP, este artículo le ayudará a hacer las preguntas correctas y a entender qué distingue a un centro de referencia de uno que simplemente dispone del equipo.
Por qué el HoLEP depende más del cirujano que de la máquina
La enucleación prostática con láser no es como programar un robot o apretar un botón. Es una técnica manual que requiere comprender la anatomía tridimensional de la próstata, reconocer el plano entre el adenoma y la cápsula, proteger el esfínter urinario, y tomar decisiones en tiempo real cuando la anatomía no es la esperada. Cada próstata es diferente, y el cirujano tiene que adaptarse.
Los estudios publicados indican que se necesitan entre 20 y 50 procedimientos para alcanzar un nivel básico de competencia con HoLEP, dependiendo de la técnica utilizada y de si se cuenta con supervisión de un mentor experimentado. Pero la competencia básica no es lo mismo que la maestría. Un estudio de la Universidad de Mannheim con 500 casos consecutivos demostró que la eficiencia del cirujano seguía mejorando incluso después de cientos de procedimientos — sin haber alcanzado todavía una meseta.
Esto significa algo muy práctico: cuantos más procedimientos haya realizado su cirujano, mejor le irá a usted.
Cinco preguntas que debería hacer a su cirujano antes de decidir
1. ¿Cuántas enucleaciones ha realizado?
Es la pregunta más importante. Un cirujano que ha hecho 50 enucleaciones no tiene la misma capacidad que uno que ha hecho 500, y este no es comparable a uno que ha hecho 5.000 o 10.000. El volumen quirúrgico acumulado es el mejor predictor de resultados.
No se conforme con preguntar cuántos HoLEP hace al año — pregunte cuántos lleva en total. Un cirujano que hace 100 al año desde hace dos años tiene una experiencia muy diferente a uno que lleva 20 años con esta técnica.
2. ¿Tiene resultados propios publicados?
Cualquier cirujano puede decir que sus resultados son buenos. Pero la publicación de resultados en una revista científica con revisión por pares (peer review) implica que los datos han sido verificados y validados por expertos independientes. Pregunte si tiene publicaciones en PubMed con sus propios datos de HoLEP — tasas de complicaciones, continencia, retratamiento.
3. ¿Forma a otros cirujanos?
Un cirujano al que otros urólogos acuden para aprender la técnica tiene, por definición, un nivel de dominio que va más allá de la competencia. Enseñar obliga a sistematizar, a comprender los matices, a saber resolver problemas que un cirujano menos experimentado no ha visto. Pregunte si recibe visitantes en su quirófano, si imparte cursos de formación, si hace proctoring (supervisión) en otros hospitales.
4. ¿Qué técnica utiliza?
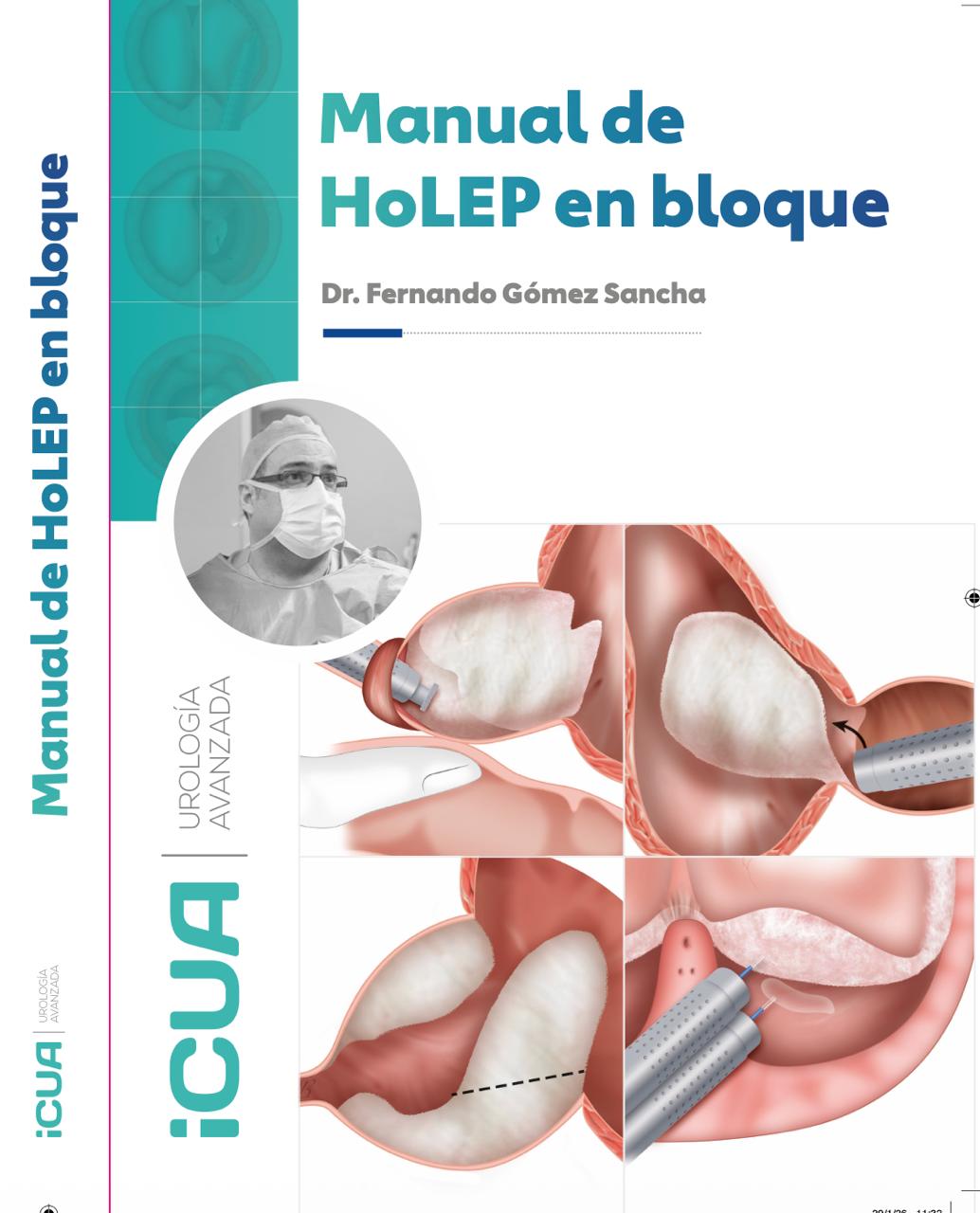
No todas las variantes de HoLEP son iguales. La técnica de enucleación en bloque con liberación apical precoz ha demostrado ser más rápida, más eficiente y con mejor protección de la continencia que la técnica clásica de tres lóbulos. Pregunte a su cirujano qué técnica emplea y por qué.
5. ¿Opera próstatas de cualquier tamaño?
Un centro de referencia en HoLEP debe ser capaz de operar próstatas de cualquier volumen — desde pequeñas hasta muy grandes, de 200, 300 o más gramos. Si le dicen que su próstata es "demasiado grande para HoLEP", probablemente no están en un centro con la experiencia necesaria. Una de las grandes ventajas del HoLEP es precisamente que no tiene límite de tamaño.
ICUA y el Dr. Gómez Sancha: datos objetivos
No pretendo que este artículo sea un ejercicio de autopromoción. Lo que voy a compartir son datos verificables — publicados en revistas científicas internacionales con revisión por pares, accesibles en PubMed para cualquier persona que quiera comprobarlos.
Experiencia quirúrgica
- Más de 10.000 enucleaciones prostáticas realizadas desde 2003.
- Prostatectomía con láser desde 2003 — primero con láser verde (GreenLight), después con láser de holmio (HoLEP).
- Operamos próstatas de cualquier tamaño, incluyendo las más grandes (300-500 gramos).
Técnica propia publicada
- Enucleación en bloque con láser verde (GreenLEP): descrita y publicada en World Journal of Urology en 2015. Fue la primera descripción de la enucleación en bloque con esta fuente de energía.
- HoLEP en bloque con liberación apical precoz y preservación de la mucosa esfinteriana: publicada en World Journal of Urology en 2019 (serie de 137 pacientes). Tiempo operatorio medio de 47 minutos, incontinencia de esfuerzo del 0,7% a los 6 meses.
- Serie de 754 pacientes consecutivos: publicada en World Journal of Urology en 2025. Incontinencia de esfuerzo a los 6 meses del 0,15% en próstatas normales y 0,9% en próstatas grandes. PSA postoperatorio reducido un 93-94%.
Participación en registros internacionales
- Registro REAP: coautor de la mayor base de datos multicéntrica mundial de enucleación prostática — 6.193 pacientes de 10 centros en 7 países, publicada en World Journal of Urology en 2023.
- Estudio multicéntrico de early apical release: coautor del estudio de 4.392 pacientes evaluando el impacto de la liberación apical precoz, publicado en Urology en 2024.
Formación internacional
- Más de 60 países representados en nuestros quirófanos de Madrid (ICUA, Clínica CEMTRO) y Sofía (Hill Clinic, Bulgaria).
- Programa de formación activo desde 2007: sesiones quirúrgicas semanales con 5 cirugías por sesión abiertas a visitantes internacionales.
- Cursos de formación en España, México, Bulgaria, Filipinas y otros países.
- Invitado regularmente a operar con retransmisión en vivo en el Congreso Anual de la Asociación Europea de Urología y otros congresos internacionales.
- Libro publicado: Manual de HoLEP en Bloque (ISBN 978-84-09-81888-4, 2026) — manual práctico de 352 páginas con la técnica paso a paso.
Todos estos datos son verificables. Las publicaciones están en PubMed, los visitantes son reales, el libro tiene ISBN. No se trata de marketing — son datos.
¿Qué hace diferente a un centro de referencia?
Un centro de referencia en HoLEP no es simplemente un hospital que tiene un láser de holmio. Es un centro donde confluyen varios factores:
- Volumen: se realizan suficientes procedimientos por año para mantener y mejorar la habilidad del equipo.
- Experiencia acumulada: el cirujano ha superado ampliamente la curva de aprendizaje y ha operado próstatas de todas las características.
- Datos propios: el centro tiene resultados publicados y verificables, no solo estadísticas internas.
- Capacidad docente: otros cirujanos acuden al centro para aprender, lo que demuestra reconocimiento entre pares.
- Equipo completo: no es solo el cirujano — es un equipo de anestesia, enfermería y seguimiento que conoce perfectamente el protocolo.
En ICUA atendemos pacientes de toda España y del mundo. Envíe sus informes médicos y le daremos una valoración personalizada.
📞 +34 91 435 28 44 · ✉ icua@icua.es
Referencias científicas
- Saitta G, Becerra JEA, Del Álamo JF, et al. 'En Bloc' HoLEP with early apical release in men with benign prostatic hyperplasia. World J Urol. 2019;37:2451-2458. PubMed
- Iscaife A, Rodríguez Socarrás M, Talizin TB, et al. Contemporary results of En Bloc HoLEP for large prostates. World J Urol. 2025;43:401. PubMed
- Gomez Sancha F, Rivera VC, Georgiev G, et al. Common trend: move to enucleation — Is there a case for GreenLight enucleation? World J Urol. 2015;33:539-547. DOI (Open Access)
- Gauhar V, Gómez Sancha F, Enikeev D, et al. Results from a global multicenter registry of 6193 patients (REAP). World J Urol. 2023;41:3033-3040. PubMed
- Gauhar V, Lim EJ, Fong KY, et al. Influence of early apical release on outcomes in endoscopic enucleation of the prostate: 4392 patients. Urology. 2024;187:154-161. DOI
- Wenk MJ, Hartung FO, Egen L, et al. The long-term learning curve of HoLEP in the en-bloc technique: 500 consecutive cases. World J Urol. 2024;42:436. PubMed
- Li P, Wang C, Tang M, et al. The en bloc method is feasible for beginners learning to perform HoLEP. Transl Androl Urol. 2023;12(3):379-390. PubMed Central